Medicijn
Naloxegol (Moventig®)
Indicatie
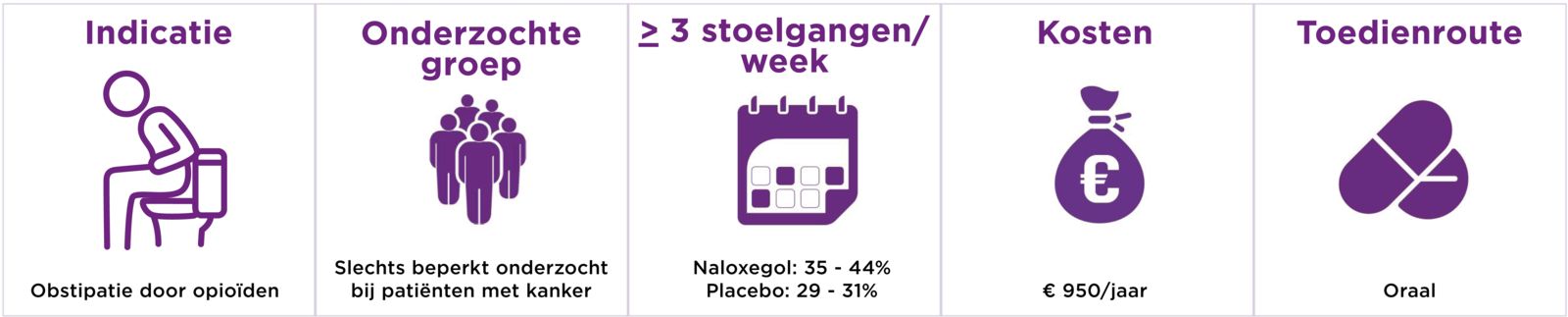
Naloxegol (Moventig®) is geregistreerd voor de behandeling van obstipatie als gevolg van het gebruik van opioïden bij volwassen patiënten die onvoldoende baat hebben bij laxantia (SmPC, 2025).
Effectiviteit
Het doel van de behandeling is het voorkomen, verminderen van symptomen door obstipatie en het voorkomen van recidieven (NHG, 2010; PZNL, 2022).
Wat is het effect op obstipatie?
Naloxegol vermindert obstipatie door opioïden in vergelijking met placebo. Dit blijkt uit de resultaten van twee studies waarin naloxegol in 2 doseringen werd vergeleken met placebo. Beide studies keken naar het verschil in patiënten dat minimaal 3 defecaties per week had èn minimaal 1 defecatie per week meer had dan voorafgaand aan de studie en vergeleken met placebo
- naloxegol 12,5 mg: 11,4% (95%BI=2,4% tot 20,4%) en 5,5% (95%BI=-2,9% tot 14,1%)
- naloxegol 25 mg: 15,0% (95%BI=5,9 tot 20,4%) en 10,3% (95%BI=1,7% tot 18,9%) (Chey, 2014).
De NNT’s bij een gebruiksduur van 12 weken zijn:
- naloxegol 12,5 mg: 8,7
- naloxegol 25 mg: 6,7 respectievelijk 9,7
Veiligheid
Wat zijn de belangrijkste bijwerkingen?
De meest voorkomende bijwerkingen van naloxegol zijn buikpijn en diarree. Deze bijwerkingen komen voor bij meer dan 10% van de gebruikers. Nasofaryngitis, hoofdpijn, winderigheid, misselijkheid, braken en hyperhidrose komen voor bij 1 tot 10% van de gebruikers. De meeste gastro-intestinale bijwerkingen zijn mild tot matig en treden vroeg in de behandeling op. Over het algemeen verdwijnen deze bijwerkingen in de loop van de behandeling. Ongemak door kramp komt vaak voor als onderdeel van de bijwerkingen (SmPC, 2025). Over bijwerkingen bij patiënten met kankergerelateerde pijn is weinig bekend. Het registratieonderzoek naar deze doelgroep had onvoldoende patiënten om een uitspraak te kunnen doen (EPAR, 2014).
Wat is de langetermijnveiligheid?
Er is beperkte informatie over de langetermijnveiligheid van naloxegol. Het is onduidelijk of naloxegol veilig is bij gebruik langer dan 1 jaar. Potentiële risico's op de lange termijn betreffen de kans op het optreden van een gastro-intestinale perforatie en cardiovasculaire risico's.
Bij gebruik gedurende een periode van 52 weken krijgt 81,8% van de gebruikers bijwerkingen tijdens of na het gebruik van naloxegol. Bijwerkingen die bij naloxegol vaker optreden dan bij de gebruikelijke behandeling met laxantia waren buikpijn, diarree, misselijkheid, winderigheid, bronchitis en pijn in de bovenbuik. 10,5% van de langdurige gebruikers van naloxegol stopt vroegtijdig vanwege een bijwerking. Diarree, buikpijn en braken waren de belangrijkste bijwerkingen om te stoppen (Webster, 2014).
Wat zijn belangrijke contra-indicaties en interacties?
Naloxegol is gecontra-indiceerd bij
- een bekende of vermoede gastro-intestinale obstructie of een verhoogd risico op recidiverende obstructie
- maligniteiten met een vergroot risico op een gastro-intestinale perforatie, zoals maligniteiten van het maag-darmkanaal, peritoneum, ovarium
- overgevoeligheid voor een andere opioïdantagonist
Het metabolisme van naloxegol verloopt via CYP3A4 en P-gp. Daarom is combinatie met sterke CYP3A4-remmers, zoals claritromycine, ketoconazol systemisch, itraconazol, proteaseremmers zoals ritonavir, of grote hoeveelheden grapefruitsap gecontra-indiceerd. Bij combinatie met diltiazem is het advies te starten met naloxegol 12,5 mg per dag en dit op te hogen tot 25 mg per dag als de patiënt het goed verdraagt. Combinatie met sterke CYP3A4-inductoren, zoals carbamazepine, rifampicine, sint-janskruid wordt ontraden. De combinatie met VEGF-remmers is gecontra-indiceerd (FK, 2025).
Wat is het advies bij verminderde nierfunctie?
Bij patiënten met een matig-ernstige of ernstige nierfunctiestoornis is het advies te starten met een begindosering van eenmaal daags 12,5 mg. Verdraagt de patiënt deze diagnose goed? Dan kan ded dosis verhoogd worden naar eenmaal daags 25 mg. Verdraagt de patiënt de dosis van 12,5 mg niet goed? Dan moet de patiënt het gebruik van naloxegol staken (FK, 2025).
Wat is het advies bij leverfunctiestoornissen?
Gebruik bij ernstige leverfunctiestoornis (Child-Pugh C) wordt ontraden vanwege het ontbreken van gegevens. (KNMP, 2025).
Wat is het advies bij kinderen en jongeren tot 18 jaar?
Het gebruik van naloxegol door kinderen en jongeren onder de 18 jaar wordt niet aanbevolen. Er is geen onderzoek verricht naar naloxegol in deze leeftijdsgroepen (SmPC, 2025).
Wat is het advies bij ouderen?
Het is niet nodig om de dosis aan te passen op basis van leeftijd aanbevolen. Aan de klinische onderzoeken met naloxegol hebben onvoldoende patiënten ouder dan 75 jaar deelgenomen om te kunnen bepalen of deze patiënten anders reageren dan jongere patiënten. Op basis van het werkingsmechanisme van de werkzame stof zijn er echter geen theoretische redenen om de dosis aan te passen voor deze leeftijdsgroep (SmPC, 2025).
Wat is het advies bij patiënten met cardiovasculaire aandoeningen?
Bij patiënten cardiale aandoeningen is voorzichtigheid geboden. Aan de klinische onderzoeken namen geen patiënten deel met
- myocardinfarct < 6 maanden geleden
- symptomatisch congestief hartfalen
- manifeste hartziekte
- een QT-interval > 500 msec (SmPC, 2024)
Wat is het advies bij gebruikers van methadon?
Patiënten die methadon gebruikten voor pijnstilling hebben een grotere kans op gastro-intestinale bijwerkingen zoals buikpijn en diarree. Ook hebben gebruikers van methadon een grotere kans op opioïdontwenning. Over het gebruik van naloxegol bij patiënten die methadon krijgen in verband met een opioïdverslaving zijn onvoldoende gegevens bekend. Daarom is het advies om naloxegol bij deze doelgroep voorzichtig toe te passen (FK, 2025; SmPC, 2025).
Richtlijnen
Welke plaats heeft naloxegol in de NHG-Standaard Obstipatie?
De NHG-Standaard Obstipatie (2010) doet geen uitspraak over de behandeling van obstipatie door opioïden met naloxegol. Naloxegol was nog niet in Nederland verkrijgbaar tijdens het opstellen van deze NHG-Standaard. De NHG-Standaard Obstipatie (2010) adviseert bij obstipatie door medicatie om te beoordelen of staken van het middel mogelijk is. Is dit niet mogelijk? Dan is het advies een laxans toe te voegen. Lactulose en macrogol zijn de voorkeursmiddelen. De NHG-Standaard Obstipatie (2010) adviseert om bij het starten van opioïd altijd ook een laxans voor te schrijven (NHG, 2010).
Welke plaats heeft naloxegol in de richtlijn Obstipatie in de palliatieve fase?
De richtlijn Obstipatie in de palliatieve fase (2022) noemt naloxegol naast methylnaltrexon als optie bij onvoldoende effect van reguliere laxantia. Voor het starten van naloxegol moet de patiënt andere laxantia staken. Ervaart de patiënt gastro-intestinale bijwerkingen van naloxegol? Dan adviseert de richtlijn Pijn in de palliatieve dase (2022) de dosering te verlagen naar eenmaal daags 12,5 mg. De richtlijn Obstipatie in de palliatieve fase (2022) wijst nadrukkelijk op het direct starten van een osmotisch laxans als een patiënt een opioïd gaat gebruiken. De middelen van eerste keus die deze richtlijn noemt, zijn macrogol, magnesiumhydroxide of lactulose. Is er in de palliatieve fase sprake van obstipatie door opioïden en onvoldoende effect van reguliere laxantia? Dan adviseert de richtlijn Obstipatie in de palliatieve fase (2022) om te bepalen of het mogelijk is het opioïd te staken of te roteren naar een ander opioïd. Hierbij benoemt de richtlijn met name de mogelijkheid om te roteren naar fentanyl (PZNL, 2022). Meer over het effect van naloxegol en naldemedine bij patiënten die onvoldoende op laxantia reageren is te vinden in de uitgebreide informatie over laxeermiddel inadequate responsers (LIR).
Welke plaats heeft naloxegol in de richtlijn Pijn bij patiënten met kanker?
De richtlijn Pijn bij kanker (2019) geeft een onderhoudsbehandeling met naloxegol in overweging voor patiënten met obstipatie door gebruik van een opioïd, ondanks adequaat laxantiagebruik èn geen reactie op opioïdrotatie Net als de richtlijn Obstipatie in de palliatieve fase (2022) is het advies standaard een osmotisch laxans, zoals macrogol/elektrolyten, magnesiumhydroxide te starten bij patiënten die een opioïd gebruiken. Eventueel kan de voorschrijver dit combineren met lactulose of lactitol. Zo nodig kan de patiënt daarnaast een contactlaxans gebruiken. Ontwikkelt de patiënt ondanks adequaat gebruik van laxantia toch obstipatie? Dan adviseert deze richtlijn methylnaltrexon (PZNL, 2019).
Welke plaats heeft naloxegol in de SKILZ-richtlijn Obstipatie?
De SKILZ-richtlijn Obstipatie (2024) doet geen uitspraak over behandeling van obstipatie door opioïden met naloxegol. Deze richtlijn richt zich op patiënten in de langdurige zorg zoals verpleeghuisbewoners en mensen met een (ernstige) verstandelijke beperking. Voor de medicamenteuze behandeling van obstipatie sluit de SKILZ-richtlijn Obstipatie (2024) aan bij de adviezen van de NHG-Standaard Obstipatie (2010) en de PZNL-richtlijn Obstipatie in de palliatieve fase (2022). De SKILZ-richtlijn Obstipatie (2024) benoemt als middelen van eerste keuze: lactulose, macrogol (met elektrolyten) en magnesium(hydr)oxide. Hiernaast adviseert deze richtlijn bij het voorschrijven van een opioïd een laxans te starten, tenzij er sprake is van diarree (SKILZ, 2024).
Kosten en vergoeding
Wat zijn de kosten?
Naloxegol kost ongeveer € 950 per jaar bij een dosering van eenmaal daags 25 mg. Dat is duurder dan naldemedine en goedkoper dan methylnaltrexon. Naldemedine kost ongeveer € 700 per jaar. Methylnaltrexon kost ongeveer € 5.900 per jaar bij een dosering van vier keer per week 12 mg (FK, 2025).
De laxeermiddelen van eerste keus (macrogol/elektrolyten, lactulose en mangnesiumhydroxide) zijn goedkoper. Deze kosten ongeveer € 18 tot 240 per jaar bij de laagste onderhoudsdosering (FK, 2025).
Wat zijn de vergoedingsvoorwaarden?
Naloxegol wordt volledig vergoed (ZIN, 2025).
Aandachtspunten bij gebruik
Naloxegol is beschikbaar als tablet voor oraal gebruik. De aanbevolen dosis is eenmaal per dag 25 mg. Patiënten kunnen naloxegol met of zonder andere laxantia gebruiken.
Andere gebruiksadviezen zijn:
- Het advies is naloxegol 's ochtends in te nemen. Reden is het comfort van de patiënt en om defecatie midden in de nacht te voorkomen.
- Patiënten moeten naloxegol op een lege maag innemen: minimaal 30 minuten voor de eerste maaltijd van de dag of 2 uur na de eerste maaltijd van de dag.
- Patiënten die een naloxegoltablet niet in zijn geheel kunnen doorslikken, kunnen de naloxegoltablet tot poeder fijnmaken en mengen met een half glas water (120 ml). Direct na het mengen moet de patiënt het glas leegdrinken. Aansluitend moet de patiënt het glas spoelen met nogmaals 120 ml water en de inhoud opdrinken.
- Het mengsel kan ook worden toegediend via een neusmaagsonde. De geadviseerde maat voor de neusmaagsonde is Ch 8 of hoger. Het is belangrijk om de neusmaagsonde te spoelen met water na toediening van het mengsel (SmPC, 2025).
Incidenten met nieuwe geneesmiddelen? Meld deze bij Voorkomen Medicatie-Incidenten.
Werkingsmechanisme
Naloxegol werkt als een perifere mu-opioïdereceptorantagonist in het maagdarmkanaal. Het vermindert het obstiperende effect van opioïden, maar beïnvloedt de analgetische effecten op het centraal zenuwstelsel niet. Naloxegol is een gePEGyleerd derivaat van naloxon. Deze PEGylering zorgt ervoor dat naloxegol slechts minimaal in het centrale zenuwstelsel doordringt en alleen perifeer werkt (SmPC, 2025).
Toekomstige ontwikkelingen
In Frankrijk is een studie gestart die onderzoekt of naloxegol effectief is bij het voorkómen van opioïd-geïnduceerde verstoring van de gastro-intestinale motiliteit bij patiënten met hersenschade (ClinicalTrials, 2025).
Externe links
- Artikelen (Geneesmiddelenbulletin)
- Beoordelingsrapporten (Zorginstituut Nederland)
- Farmacotherapeutisch Kompas (Zorginstituut Nederland)
- Gemelde bijwerkingen (Bijwerkingencentrum Lareb)
- Medicatie-incidenten (VMI)
- Medicijnkosten (Zorginstituut Nederland)
- Officiële productinformatie en bijsluiter (CBG)
- Patiëntervaringen (IVM)
Contact
Laatst gewijzigd op 5 maart 2026
Deze site maakt gebruik van cookies
Wij gebruiken cookies om informatie over het gebruik van onze website te verzamelen om de inhoud te verbeteren. Door hieronder op “accepteren“ te klikken stem je in met het plaatsen en gebruik van al onze cookies. Voor meer informatie verwijzen wij je naar ons cookiebeleid.